※記載内容はあくまで一般的なもので、実際の治療法、治療薬、検査等に関しては、全てご担当した医師が決定するため、記載内容と一致するとは限りませんのでご理解の程宜しくお願い致します※
視神経炎とは
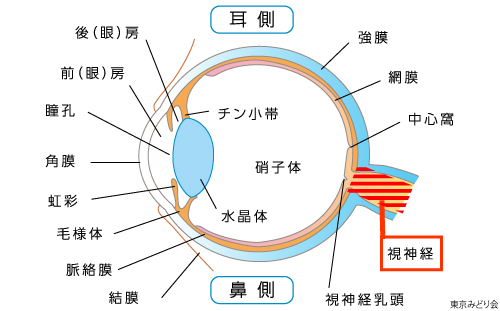
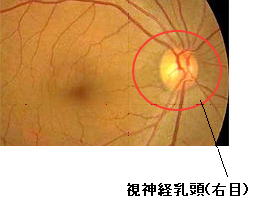
視神経は、網膜で集められた外界から光の情報を脳に伝える神経線維です。下の写真の視神経乳頭は網膜に写った像を脳に伝えるための視神経が束になって眼から脳へと向かう入り口で、視細胞が存在しません。
神経細胞は網膜にあって、そこからの情報を脳に伝達してはじめて、脳で意味のある「ものを見る」ことができます。この神経線維になんらかの障害を起こす病気を視神経炎と呼びます。原因がはっきりしていることもありますが、不明な場合も多くあります
神経細胞は網膜にあって、そこからの情報を脳に伝達してはじめて、脳で意味のある「ものを見る」ことができます。この神経線維になんらかの障害を起こす病気を視神経炎と呼びます。原因がはっきりしていることもありますが、不明な場合も多くあります

視神経炎の分類
1.特発性視神経炎
約半数が15~25歳の間に発症し、女性の方がやや多い疾患で、比較的急激に、片眼または両眼の視力低下が生じます。視力低下が生じる数日前ごろから、あるいはほぼ同時に眼球運動をさせると痛みを感じたり、眼球の後ろに種々の程度の痛みを感じます。見ようとするところが見えない中心暗点型の症状が多いですが、視界全体に霧がかかったように見えたり、視野の一部からだんだん見えにくくなることもあります。
2.虚血性視神経症
特発性視神経炎と並んで視神経症の二大疾患といわれる、視神経の栄養を与える血管に循環障害が起こる病気です。身体のほかの部位の循環障害(例えば脳梗塞や心筋梗塞)と同じように、多くは高齢者の片眼に、突然視力低下や視野欠損が起こるのが特徴です。視野は中心暗点や、水平半盲(下半分の視野欠損)がよくみられます。ほとんどの場合は、高血圧、糖尿病、高脂血症、心疾患、血液疾患などの全身の危険因子が存在しますが、比較的若年者で生じたものは、視神経乳頭が生まれつき小さいなどの眼局所の危険因子が存在することもあります。
3.圧迫性視神経症
視神経は眼球の後端から約30 mmのところで視神経管を経て頭蓋内に入り、間もなく視交叉という左右の視神経が集合する部位で50%は交叉し、50%は交叉せずに、視索を経て脳に入ります。この途中で、腫瘍などに圧迫されると、視神経が徐々に障害されて視力や視野の障害が起こります。4.外傷性視神経症
落下事故、交通事故などで前額部(とくに眉毛の外側に近い部位)を強打した場合に、片側の視神経管内の視神経が挫滅して、視力・視野障害が起こることがあります。受傷早期(通常24時間以内)であれば、副腎ステロイド薬の大量投与が試みられます。5.中毒性視神経症
薬物のうち、比較的長期投与において視神経を障害しうるものがあります。抗結核薬が有名ですが、抗生物質や抗癌薬の一部などかなりの薬物で中毒性視神経症が報告されています。医薬品以外では、各種シンナー、農薬などで視神経障害が出現することがあります。疑いのある薬物の減量・中止が治療の基本です。6.遺伝性視神経症
レーベル病と優性遺伝性視神経萎縮が、遺伝性視神経症で比較的よくみられるものです。前者は10代から40代までに発症する場合が多く、両眼(左右眼発症に数日から数か月の時間差のある症例も少なくありません)の中心部分(見ようとするところ)の視力低下で発症します。男性に多く、母系遺伝です。両眼とも0.1以下になる例が大半ですが、周辺の視野は正常で、まれにかなりの改善が特に若い時期に発症した場合にみられることがあります。
後者は小学生ごろから多少両眼の視力の低下がみられるものの、通常は著しい低下になりません。どちらの疾患もまだ、遺伝子レベルの治療はできず、治療法は確立していません。
7.その他
その他の原因として、副鼻腔手術後、時を経て嚢腫ができて視神経を侵す「鼻性視神経症」と呼ばれるものや、ビタミンB群などの欠乏による「栄養欠乏性視神経症」もあります。主な自覚症状
片眼、時には両眼の急激な視力の低下や視野の真ん中が見えないといった中心暗点や上または下半分が見えなくなるのが主な症状で、眼球運動痛(眼球を動かすときの目の痛み)、目の圧迫感などを伴うこともあります。
視神経炎の検査方法
視神経炎の治療方法
明らかな原因疾患があればその治療を行います。その他の場合、安静と保存療法を行うことで回復することが多いです。
重症の場合は、副腎皮質ステロイド薬とビタミンB1、ビタミンB2を点滴などで全身投与しますが、ステロイドの副作用もあるので、医師の指示に従うことが大切です。
重症の場合は、副腎皮質ステロイド薬とビタミンB1、ビタミンB2を点滴などで全身投与しますが、ステロイドの副作用もあるので、医師の指示に従うことが大切です。